はじめに:条件反射の正体
先生、1番ベッドに腹痛入ります。オーダーどうしますか?」
CBC、生化学、凝固。ERオーダーフルセットで。
研修医の頃、この一言に条件反射して、指が動いていた。
CBC、生化学、凝固、CRP、トロポニン・・・画面に並ぶオーダーを見て、ひとまず安心する。
この安心は何だったのか。
今ならわかる。あれは「考えた」ではなく、「考えることを先送りにした」だけだった。
ルーチンでフルセットを出すことには、診断以外の効用がある。看護師は動き、機械は動き、結果票は印刷される。「採血を出しました」という事実は、何かをした感を醸し出す。
採血は、思考の代替品として使われることがある。
もちろんそんなつもりはない。でも「とりあえず出しておけば何かわかる」という感覚の正体は、案外そこにある。ちなみに正直に言うとこの感覚、医師になって何年経っても完全には消えない。
消えない人の方が、たぶん正常だ。
最初に結論を言う
検査を出す前に仮説がなければ、検査はノイズになる。
「とりあえずフルセット」が悪いのは、オーダーが多いからではない。仮説のないオーダーが、診断の思考を止めるから。
仮設がないところでの検査異常値は「何かがあるかもしれない」という漠然とした不安を増幅し、不要な追加検査を連鎖させる。
帰宅できたはずの患者がERに滞留し続けるのは、情報が少なかったからではなく、情報(診断のノイズ)が多すぎたからだ。
では仮説を動かし意思決定するために血液検査とどう向き合うべきだろうか?
反直感:仮説なき検査が、思考を止める
ここで一つ、反直感的なことを言う。
「検査を増やすほど、診断が精緻になる」とは限らない。
理由は認知科学にある。人間のワーキングメモリには上限がある。
腹痛の患者。軽度の肝酵素上昇が返ってきた瞬間、思考は「これは何だ」という方向へ引き寄せられる。その数分間、もともと疑っていた腸管虚血の仮説は静かに薄れていく。
これを「Search satisfaction(探索満足)」と呼ぶ。放射線科の読影でよく知られた現象。
最初の骨折を見つけた瞬間、探索が止まり、第二の骨折が見逃される。採血でも同じことが起きる。最初に引っかかった異常値が、それ以外の仮説を薄れさせる。
「多く出すほど見逃しが減る」という直感は、情報処理コストを無視した楽観論。ERで危険なのは、情報が少なすぎる状況だけではなく、情報(ノイズ)が多すぎる状況もそうである。
ER の仕事は「情報収集」ではなく「意思決定」
一般外来での診療の流れは
問診 → 身体診察 → 仮説 → 検査 → 診断
である。
診断の流れは、ER でも変わりはしない。
変わるのは時間的な制約だけだ。「少し考えて➡検査を出し➡結果を待つ間にもっと考える」
しかし、救急車で搬入される患者では、バイタル測定と同時に「検査どうしますか」と問われることが多い。だから「とりあえず、点滴+生化・CBC、凝固。検査を出してから考える」が常態化しやすい。
コツは主訴と発症様式の把握(1分)→ バイタルと的を絞った身体診察(1分)→ 緊急性の高い疾患の仮説を立てる(1分)。
その後、オーダーボタンに手をかけること。ここが重要。
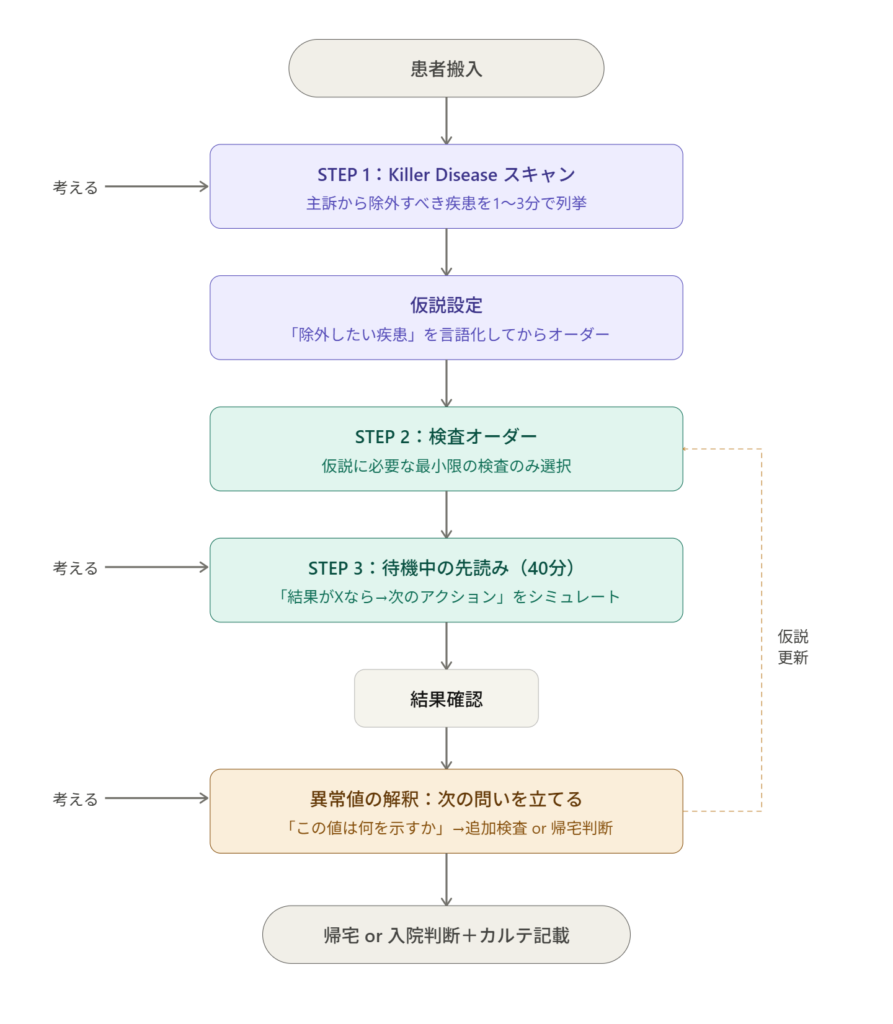
「仮説ドリブン」の3ステップ
STEP1:1〜3分で仮説を立てる 主訴と発症様式を把握し、Killer Disease をスキャンする。胸痛なら ACS・大動脈解離・PE・気胸。腹痛なら大動脈瘤破裂・腸管虚血・子宮外妊娠。めまいなら小脳出血・脳幹梗塞。この時点ですでに検査の絞り込みは始まっている。
STEP2:「除外したい疾患」を決めてからオーダーする ここが経験や知識(診断能力)によるところが大きい。問診、身体所見、スコアリングで検査前確率が低ければ検査は不要という考えもあるし、どうしても否定すべき疾患は停止侵襲な検査から行うこともある(Wells score PEのDダイマーなど)。除外すべき疾患が決まれば、必要な検査は自然と絞られる。PERC rule で層別化せずに出した D-ダイマーは、陽性でも陰性でも診断に貢献しない。
STEP3:結果を待つ15分~40分を「先読み」に使う ERでの1stタッチでは拾いきれなかった情報(家庭環境、内服、抗凝固薬使用、既往、現病歴)、身体所見、血液ガス、心電図、エコーなどは初療開始15分程度にあとから追加されてくる。また血液検査は40分程度でそろってくる。情報から治療すべきところに介入しつつ、診断には何の検査追加が必要なのか考える。
検査を出した後、椅子に座って電子カルテを眺めている研修医と、次のベッドの患者に声をかけながら頭の中でシミュレーションを走らせているベテランERドクターとでは、同じ「待ち時間」がまったく異なる時間になっている。
二段階構造:異常値をトリガーとして使う
一度に全ての項目を出す必要はないと思う。1stタッチの結果を見て、「異常値が出たから追加する」のではなく「この異常値は何を示唆しているか、それを検証するために何が必要か」という能動的思考で追加する。これが二段階構造だ。
CK上昇 → 横紋筋融解かACSか。CKMB・トロポニンを追加して仮説を検証する。
貧血(Hb低値) → 鉄欠乏性か、慢性疾患性か、溶血性か。鉄・フェリチン・網赤血球を追加して分類しておく。ERで鉄を測る意味は「今すぐ治すため」ではなく「外来への橋渡しとして診断を確定させておくため」に、です。
肝酵素上昇 → 肝細胞性か、胆汁うっ滞性か。直接/間接ビリルビン・凝固を追加して肝障害の性質を絞る。
ホールド検体:針を一回で済ませる技術
「追加検査をしたいが、また採血するのは患者に申し訳ない」
そんな場面のために、最初から保存用の検体を1本多めに引いておくよう看護師に依頼するテクニックがある。その名も「ホールド検体」(笑)。患者の苦痛を減らし、看護師の手間も省く。血液は余分にいるのだがこれが適切にできると現場で強い。
「検査しない判断」をカルテで言語化する
検査を絞る判断には勇気が要る。だがロジックのある未施行は、医学的にも法的にも正当化されうる。重要なのは思考のプロセスをカルテに残すことです。
「採血異常なし」ではなく、こう書く。
「ADD-RS 0点、突然発症の性状なし、脈拍差なし——大動脈解離の事前確率は低いと判断。D-dimer陰性を確認し解離を除外。帰宅後の警告症状(激痛の再燃・意識消失・四肢麻痺)を説明し、症状増悪時は直ちに再診するよう指導した」
除外のプロセスが書かれたカルテは、後から読んだ人に自分の思考の質を証明する。判断が誤りだったとしても、安全網の設計があれば、それは医療の限界の話であり、思考の怠慢の話ではない。
カルテはただの記録ではなく、思考の痕跡。
後から読んだ研修医が「こう考えればよかったのか」と気づける文章を書くこと。それは診療と同じくらい、患者と後輩への贈り物になるだろう。
おわりに
「とりあえず全部出しておこう」この一言は安心をくれる。しかし同時に、思考の余裕を少しずつ奪う。
単に検査を減らすのではない。迷いを減らすための検査を行う。
出す前に考える(Killer Diseaseスキャン)。
出してから考える(待機時間のシミュレーション)。
結果を見てさらに考える(仮説の検証と更新)。
この3ステップを繰り返すことで、検査は「お守り」から「武器」へと変わる。検査は答えではなく、道具。道具の切れ味は、使う人の思考で決まる。
と名言ぽく書いてきたが、もう少し正直に言おう。
ぼくも今でも迷う。「これ、本当に要らないか」と自問しながら研修医とDダイマーのオーダーボタンに手をかける(笑)
その迷いは、消えない。消えなくていい。
迷いながら考えること。それが、「とりあえずERフルセット」との違いだ。
参考文献
- Backus BE, et al. A prospective validation of the HEART score for chest pain patients at the emergency department. Int J Cardiol. 2013;168(3):2153–2158.
- Kline JA, et al. Pulmonary embolism rule-out criteria (PERC) in pulmonary embolism—revisited. Emerg Med J. 2012;29(10):811–815.
- Nazerian P, et al. ADvISED prospective multicenter study. Circulation. 2018;137(3):250–258.
- Carmona R, et al. Can emergency physicians accurately rule out a central cause of vertigo using the HINTS examination? Acad Emerg Med. 2020;27(9):785–796.
コメント