血液ガス分析に苦手意識を持つ人は少なくない。しかし結論から言えば、アクションプランを手元に置いてシステマティックに読み進め、同時に目の前の患者の病態をイメージすることが習得への近道だ。詳細な理論は後から身につければよい。
血液ガス検査の強みは「速さ」と「情報量の多さ」が両立する点にある。30分かけて解釈すれば得られる情報もあるが、救急外来ではそれは二の次だ。本稿では最初の5分間で何をどこまで読み取れるかに焦点を絞り、実践的なアクションとともに整理した。
動脈血か、静脈血か・・・まず最初の選択
「動脈血で採るべきか、静脈血で十分か」という問いは現場で頻繁に生じる。
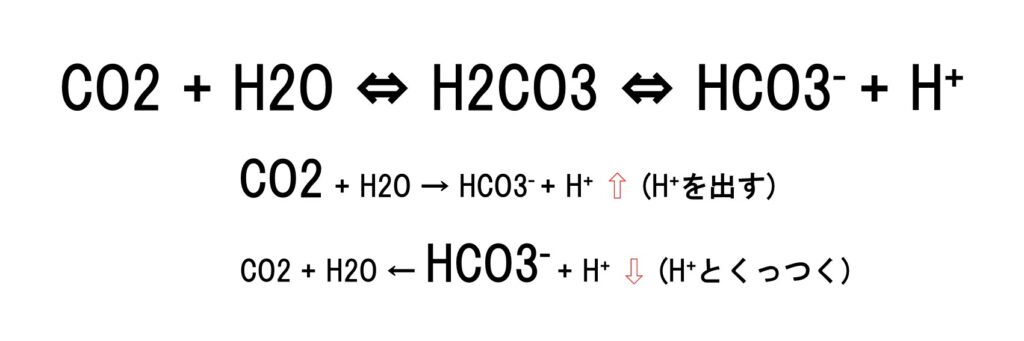
原則として、血中酸素(PaO₂)を評価するとき以外は、静脈血ガスで差し支えない。
pO2を評価するときは必ず動脈血液ガスを採取する。
静脈血のpCO₂は動脈より約5 mmHg高く、乳酸値も若干高めに出るが、「静脈で正常なら動脈でもほぼ正常」と考えてよい。
pHやHCO₃⁻の評価であれば、静脈血ガスで十分に対応できる(Eur J Emerg Med. 2014)。
患者への負担を考えれば、目的に応じた選択が現場の合理性。
呼吸を読む3つの視点
呼吸の評価は、3つの問いに沿って進める。
① 低酸素血症であるか? PaO2 < 60mmHg (80mmHg) 呼吸数 P/F比
② CO2は上昇しているか? PCO2 > 45mmHg 悪いのは肺か?換気か?
③ A-aDO2 >10 mmHg( 年齢÷3:60歳なら20mmHg許容 ) → 肺が悪い(肺塞栓なども)
1. 低酸素血症の有無
PaO₂ < 60 mmHg(あるいは80 mmHg未満) で低酸素血症と判断する。
ただし呼吸数と酸素投与量を必ず加味すること。呼吸数が上昇している、あるいは酸素投与下でPaO₂が正常下限付近にとどまっている場合、低酸素が隠れている可能性がある。
呼吸数が正常かつP/F比(PaO₂÷FiO₂)が400以上であればひとまず安心してよい。
2. CO₂貯留の有無と原因の切り分け
PaCO₂ > 45 mmHg であればCO₂貯留がある。
では「なぜ換気できていないのか?」。
①神経筋疾患・呼吸中枢の異常・薬剤性・肥満低換気などで「肺は悪くないが換気できない」
②COPDのように「肺も悪くて換気もできない」
で、対処がまるで変わる。
稀ですが代謝性アルカローシスの代償なども頭の隅においておくとよい。
CO₂が正常ないし低下していれば、今度は肺実質の問題(肺炎・心不全・肺塞栓)や右左シャントを疑う。酸素投与してみると肺が悪い場合は酸素投与に反応するが右左シャントの場合は酸素投与になかなか反応しません。
3. A-aDO₂(肺胞気動脈血酸素分圧較差)
肺炎像、心不全象がレントゲンで指摘できないのに、酸素の具合がいまいちパッとしない時 (例 :「いつもSPO2: 98%の人が92-3%しか無い」「若年、既往なしの人がSPO2: 95%で少し息切れする。」「本当にストレス性の過換気症候群だけかな?」)にまず計算してみるのがA-aDO2です。
A‐aDO2 ≒ (713 × FiO2) ‐ PaCO2 / 0.8 ‐ PaO2
室内気(FiO₂ = 0.21)であれば最初の項は約150となる。正常は年齢 ÷ 3 mmHg程度(60歳なら約20 mmHg)が許容範囲で、これを超えるなら肺塞栓を含む肺実質の問題を積極的に考える必要がある。
酸塩基を「5ステップ」で読む
基本ですが「アシデミア=血液が酸性だ」「アルカレミア=血液がアルカリ性だ」「アシドーシス=血液を酸性にしようとする原因、プロセス、ベクトル」「アルカローシス=血液をアルカリ性にしようとする原因、プロセス、ベクトル」です。
【STEP1】アシデミアか?アルカレミアか?正常値は7.40±0.05
【STEP2】 主な問題は呼吸性か?代謝性か?
病態の混合がないかどうか?【STEP3,4 】
【STEP3】AGの開大は?
AG = [Na+]-[Cl–]-[HCO3–] (正常値: 12±2)
AG開大あり(>12) → 補正[HCO3–]計算:⊿AG+[HCO3–]
補正[HCO3-]が正常範囲であれば有機酸蓄積による一元的を考える。
【STEP4】代償が妥当に作用しているか?
代謝性アシドーシス
ΔPCO2=1.0-1.3 × Δ[HCO3–] (限界 PCO2 >15)
代謝性アルカローシス
Δ PCO2 =0.5-0.7 × Δ[ HCO3– ] (限界 PCO2 <60)
呼吸性アシドーシス
急性:Δ[ HCO3– ]=0.1 × Δ PCO2 (限界[ HCO3– ] <30) PCO2:10上昇 → pH:0.08低下
慢性:Δ[ HCO3– ]=0.35 × Δ PCO2 (限界[ HCO3– ] <42)
呼吸性アルカローシス
急性:Δ[ HCO3– ]=0.2 × Δ PCO2 (限界[ HCO3– ] >18)
慢性:Δ[ HCO3– ]=0.5 × Δ PCO2 (限界[ HCO3– ] >12)
【STEP5】 問診、診察から患者さんはどうゆう状態か?
STEP1-4で状態をざっくり診て、STEP5でしっかり診るのが重要です。
Step 1はpHの確認だ。 7.40より低ければアシデミア(血液が酸性)、高ければアルカレミア(アルカリ性)、ただそれだけだ。
Step 2は「問題が呼吸性か代謝性か」を決める。 アシデミアであればPCO₂が高いなら呼吸性、HCO₃⁻が低いなら代謝性。アルカレミアであればPCO₂が低いなら呼吸性、HCO₃⁻が高いなら代謝性。pHが正常でも油断は禁物で、呼吸性アシドーシスと代謝性アルカローシスが打ち消し合っている可能性がある。
② アシデミア
→PCO2が高い→呼吸性
→HCO3–が低い→代謝性
アルカレミア
→ PCO2 が低い→呼吸性
→ HCO3– が高い→代謝性
pHが正常でも油断は禁物で、呼吸性アシドーシスと代謝性アルカローシスが打ち消し合っている可能性がある。
Step 3はアニオンギャップ(AG)の計算だ。
AG = [Na+]-[Cl–]-[HCO3–] (正常値: 12くらい)
AGが開大していれば、何らかの有機酸が蓄積していると考える。
ただ注意すべきはアルブミンへの補正で、アルブミンが正常値(4 g/dL)から1 g下がるごとにAGは2.5低下する。これを見落とすと「見かけ上正常のAG」に騙される。
AG開大している場合、図1のようにAG増加分(⊿AG=AG – 12)だけ [HCO3–] が減少します。
そこで有機酸が増えた(代アシ)せいで下がってしまった[HCO3–]を補正する→有機酸増加をなかった場合の[HCO3–]に補正してみる。補正[HCO3–] = 測定[HCO3–] + ⊿AG
有機酸増加のみで一元的にアシデミアになっていたのであれば補正[HCO3-] = 24前後と正常範囲になる。補正[HCO3–]が明らかに低い(アルカリは少ない)場合は他のアシドーシスが合併しているし、補正[HCO3–]が明らかに高ければ他にアルカローシスが合併しています。
Step 4は代償の妥当性を確かめる。
酸塩基異常があれば体は必ず逆方向に代償しようとする。
代謝性の異常は呼吸で即座に代償され(数分単位)、呼吸性の異常は腎臓がゆっくり代償する(数時間〜数日単位)。代償が計算式からずれているなら、病態が混合していることを疑う。
Step 5で初めて患者に向き合う。 ここまでの4ステップで「地図」を描いたうえで、既往・バイタル・症状を重ね合わせて診断を絞り込む。血液ガスは患者を診るための道具であって、数値だけで完結するものではない。
5 Stepは念頭に私はこう読む。
【AGを軸に読む】
まずAnion Gapを確認する。開大があれば補正HCO₃⁻を計算する。代謝性アシドーシスが疑われるなら、酸が産生されている病態
敗血症・ケトアシドーシス・乳酸アシドーシス…を念頭に置きながら、診察と照合する。
代謝性アシドーシスで適切な代償が得られているとき、
ΔHCO₃⁻ ≒ ΔPCO₂ (PCO₂ ≒ HCO₃⁻ + 15)
が成立することが多い。この式が合わないとき、「急性+慢性の混合」あるいは「代謝性+呼吸性の混合」を疑う。
【呼吸性アシドーシスを読む】
まず急性か慢性かを意識する。急性呼吸性アシドーシスでは、
PCO₂が10上昇するごとに、pHは0.08低下し、HCO₃⁻は1 mEq/L上昇する。
この代償式で計算が合わなければ、代謝性の異常が混在しているか、慢性CO₂貯留がある患者だと判断できる。
例1:純粋な呼吸性アシドーシス
pH 7.24、PCO₂ 65 mmHg
ΔPCO₂ = 20 → pHは0.16低下するはず 7.24 + 0.16 = 7.40 → 正常範囲に収まる
➡ 計算と実測が一致した。呼吸性アシドーシス単独で辻褄が合う。
例2:混合性(呼吸性アルカローシス+代謝性アシドーシス)
pH 7.55、PCO₂ 15 mmHg、HCO₃⁻ 12 mEq/L
ΔPCO₂ = 30 → 呼吸性アルカローシスだけなら pH は 7.64 になるはず 実測(7.55)は計算より酸性側 → 代謝性アシドーシスの合併を疑う
AGを確認すると28。ΔAG = 16なので、補正HCO₃⁻ = 12 + 16 = 28 mEq/L(> 24)。AG正常型の代謝性アルカローシスか呼吸性アルカローシスが隠れている。
➡ 臨床像と合わせると呼吸性アルカローシスと代謝性アシドーシスの合併と判断する。
【慢性CO₂貯留患者の急性増悪】
COPDの患者はベースラインでCO₂が慢性的に貯留している。増悪時には、その上に急性の換気障害が乗ってくる。
例:pH 7.24、PCO₂ 75 mmHg、HCO₃⁻ 32 mEq/L
①pHから普段の状態を推定する。
⊿pH=0.16なので CO2のみで酸性にするには20 mmHgくらい必要。なので普段の生活の時点で PCO2 は55mmHgくらいかな?
②急性変化として全体を計算する。
PCO₂ 75 − 45 = 30 mmHg の上昇。急性変化とすると 代償式では [HCO3–] は3くらい上昇するから HCO₃⁻ ≒ 24 + 3 = 27 mEq/L のはず 実測は32 mEq/L
➡ 慢性CO₂貯留による代償でもともとHCO₃⁻が高い
臨床的なポイント: この患者の治療ゴールは、PCO₂を正常値まで下げることではない。もともと高めのCO₂と高めのHCO₃⁻でバランスしているため、治療後も「その人の正常」より少し高めのPCO₂がゴールになる。
AG開大の鑑別を「頭に入れる」より「仕組みで理解する」
AG開大性代謝性アシドーシスの原因は、ケトアシドーシス(DKA・アルコール性)、乳酸アシドーシス(組織虚血・敗血症・ビタミン欠乏)、尿毒症、有毒アルコール(メタノール・エチレングリコール)、薬物中毒(アスピリン・COなど)と続く。
AG正常性(高Cl性)であれば、HCO₃⁻の喪失(下痢・チューブドレナージ)、尿細管性アシドーシス、アセタゾラミド投与、大量生理食塩水輸液などが候補に挙がる。
丸暗記より大切なのは、「有機酸が増えているのか、HCO₃⁻が失われているのか」という大きな構図を理解することだ。その構図が頭に入っていれば、患者の病歴を聞いた瞬間に候補が浮かぶようになる。ちなみに以下も参考に。
代謝性アルカローシス
嘔吐、アルドステロン症、、バーター症候群、ギテルマン症候群、利尿薬、CO2貯留代償後 など
呼吸性アシドーシス
換気不全
呼吸性アルカローシス
過換気症候群:低酸素がないか?A-aDO2開大がないか?原因として
高ストレスの疾患がかかわっていないか?確認する必要あり。
血液ガスは「苦手」から「武器」になる。必要なのは理論の完全な習得ではなく、今日から使える手順と、それを患者の顔と結びつける習慣だ。最初の5分間でどこまで読み取れるか――その精度を少しずつ上げていくことが、臨床力の底上げにつながっていく。
その他に見るべきところ
中毒診療に使う3つのギャップ(アニオンギャップ、サチュレーションギャップ、浸透圧ギャップ) これはまた別記事で。
コメント