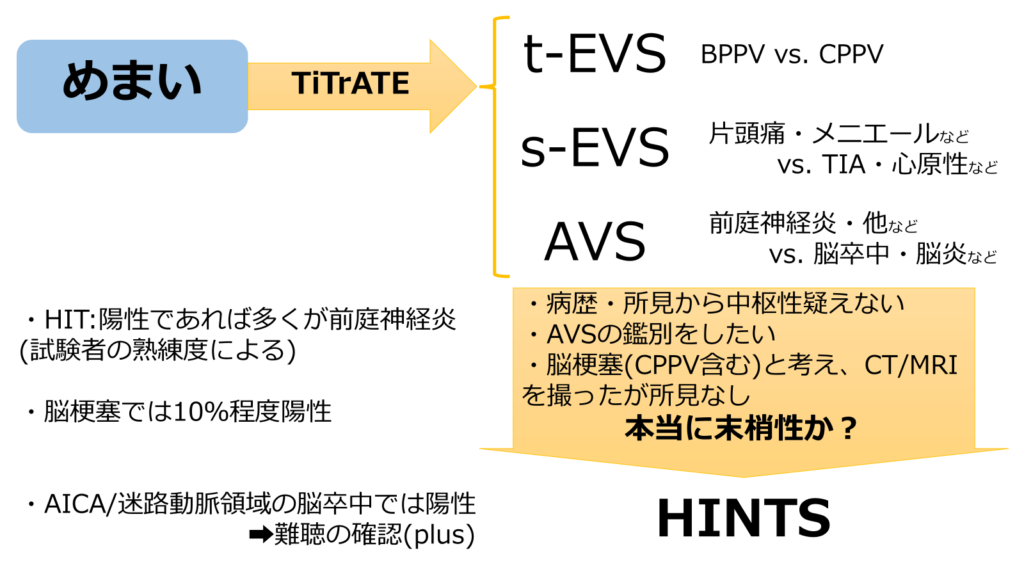
めまい診療の1つのアプローチ方法がTiTrATEでしたね。
「➀前失神様なのか、②回転性や浮動性などの耳性、中枢性なのか?」の問診と共に、誘因の有無を聞いていく。明らかな頭痛、神経症状があるのかを確認していく。
🧭 TiTrATE 診療詳細はこちら
この時点で明らかな前失神様 ➡ 失神の鑑別となるし、
明らかな頭痛、神経症状ありであれば ➡ CTやMRI検査となる。
ざっと診察したところ
・「前失神でもない」「頭痛もない/神経症状もはっきりしない」
・「頭痛はあったがCTで脳出血がなかった」
・「MRIは撮像したが脳梗塞像がなかった」
そんな場合に中枢性の可能性をどこまで考慮するか?が議論となる。
0. イントロ|あなたは HINTS を本当に信じていいのか?
── “突然に発症し、持続する激しい回転性めまい+嘔気嘔吐+平衡障害”。多くの医師がまず 頭部CT で「出血なし」を確認して胸を撫で下ろすが、Edlow JA et al., 2018 JAMA review曰く
急性後方循環系脳梗塞症例でCTで疑えるのは16–26 %=8割見逃すという臨床インパクト。
画像のみでは緊急性のあるめまいであるかどうかの診断はしきれない。
他の診断ツールを持っておく必要がある。
TiTrATEでパターンを分けて、BPPVらしさも考慮しつつ、「画像に行くか悩むケース」や「画像が陰性所見の患者」にどこまで中枢性を疑うかに有用なのが”HINTS plus”と眼振
1. 何が”HINTS”で何が “plus” なの?
【HINTS plus 4 ステップを 30 秒でまとめる】
【Head Impulse test】
患者頭部を 15° 前屈し、左右20°の急速回旋。眼球が固定標的を追従できるか観察
末梢前庭入力の左右差で VOR 破綻 → サッカードで中心窩を再同定➡補正サッカード出現=陽性
★前庭神経炎・迷路障害 など 末梢病変疑い
×頸椎疾患、椎骨動脈解離疑いは禁忌
【Nystagmus Direction】
患者左右注視時に眼振方向を観察。
小脳虫部/脳幹障害 → 注視眼振➡方向交代性・垂直・純回旋=陽性
★小脳梗塞・脳幹梗塞 など 中枢病変疑い
【Test of Skew】
片眼を遮蔽→開放し眼位垂直ずれを確認
前庭−眼球統合路(MFL/OTR系)損傷➡垂直再調整サッカード=陽性
★脳幹(中脳〜橋)病変疑い
【New Hearing Loss (plus)】
指すり左右比較。新規難聴を確認
AICA 梗塞で→ 感音難聴➡患者自覚難聴
★AICA stroke(小脳+内耳)病変疑い
【眼振】
・BPPV:頭位変換眼振で方向交代性水平眼振(注視方向交代ではない)、水平回旋混合性眼振
・他耳性めまい(前庭神経炎、メニエール病、突発性難聴など):水平眼振の速い向きへ注視すると振幅が増大する:Alexander’s law
・小脳虫部(前庭小脳など)の障害:方向固定性の眼振など一見末梢性めまいに類似する/方向交代性背地性眼振(外側半規管型クプラ結石症でも見られる)
・注視方向によって眼振の向きが変わる:中枢性を示唆➡脳卒中に対する感度38% 特異度 92%
・垂直性眼振:上向き➡延髄や中脳 下向き➡小脳障害を疑う
・定方向性純回旋性眼振➡延髄障害
- Head Impulse testは首を過伸展させずスナップを意識。頸椎疾患、椎骨動脈解離疑いは禁忌
- Nystagmus Direction は “注視方向で変わるか” を強調的に確認。
- Test of Skewはカバーを 1 秒ずつ、4–5 回繰り返す。
- plusは 問診+指すり試験 が最速。
- 眼振で役立つのはAlexander’s law、方向交代性(注視方向)、垂直、回旋性眼振
Quick Table|末梢 vs 中枢 判定
| 所見 | 末梢パターン | 中枢パターン |
|---|---|---|
| Head Impulse | 陽性 | 陰性 (※AICA 例外) |
| Nystagmus | 方向固定 | 垂直・方向交代性 |
| Skew | 正常 | 異常 |
| 聴力 | 正常 (メニエル病、突発性難聴例外) | 新規難聴(+): AICA |
Bedside 手技を“動画で”追体験
●Head Impulse Test ●Direction‑Changing Nystagmus●Test of Skew
陽性なら?陰性なら?【シンプル解釈】
- 中枢パターン:即 MRI / Stroke team consultation
- 末梢パターン:歩行可能か?難聴は?構音障害(断綴性発語:scanning speech)は?
➡異常あれば中枢として精査。
手技の限界
| 施行者 | 手法 | 感度 | 特異度 |
| 神経内科医・神経耳科医 | HINTS | 96 % | 82 % |
| HINTS plus | 98 % | 85 % | |
| 救急医(1–2 h講習後) | HINTS | 85 % | 65 % |
| 救急医(専門トレーニング後) | HINTS plus | 92 % | 80 % |
参考:Saber Tehrani AS et al., Neurology 2014 Nelson JA & Viirre E., West J Emerg Med 2009
Newman‑Toker DE et al., Acad Emerg Med 2013 Tarnutzer AA et al., CMAJ 2011
眼振は1つの手掛かりでしかないが他の臨床像の補完的な役割として非常に重要で!
・方向固定性眼振は末梢性を示唆する。Alexander’s lawもチェック(前庭神経炎で多い)。
しかし、数%は脳梗塞中枢性を否定するものではない。
・ヤバい眼振としては「注視眼振で方向交代性」「垂直性」「純回旋性」この3つは画像検査に進むのに躊躇しなくてもいいと思う。
・HINTS plus 感度 93–99%、訓練がカギ
・めまい+難聴は AICA stroke を疑え
7. もっと深掘り? → AVS:急性前庭症候群を“迷わず診る”ために へ
8. 参考文献
- Nelson JA, Viirre E. West J Emerg Med. 2009.
- Newman‑Toker DE, et al. Acad Emerg Med. 2013. DOI:10.1111/acem.12223
- Tarnutzer AA, et al. CMAJ. 2011. DOI:10.1503/cmaj.100174
- Saber Tehrani AS, et al. Neurology. 2014;83(2):169‑173. doi:10.1212/WNL.0000000000000469
- Cochrane Review 2023: HINTS accuracy in AVS.
- Edlow JA, Gurley KL, Newman‑Toker DE. A New Diagnostic Approach to Dizziness in the Emergency Department. JAMA. 2018;320(11):1138‑1149. DOI:10.1001/jama.2018.10972
コメント